Dysfunkcje somatyczne kolana
Staw kolanowy posiada 6 stopni swobody ruchu – zgięcie i wyprost podudzia względem uda, odwodzenie i przywodzenie podudzia, rotację wewnętrzną i zewnętrzną podudzia, translacje doboczne i przednio- tylne podudzia oraz dystrakcję. Z punktu widzenia czynnościowego możliwe są więc ograniczenia ślizgu powierzchni stawowych w poszczególnych kierunkach swobody oraz składowych ruchu, których nie kontrolujemy świadomie (szczególnie translacje i dystrakcje), a które uczestniczą w tworzeniu globalnej ruchomości stawu. Zaburzenie to skutkuje również asymetrią obciążenia powierzchni stawowych, nierównowagą mięśniową z utrwalaniem przykurczów mięśniowych i densyfikacji aparatu torebkowo- więzadłowego, a w konsekwencji przedwczesnym zużywaniem powierzchni stawowych. Osteopatycznie wyróżnia się więc dysfunkcję translacji w płaszczyźnie czołowej i strzałkowej, dysfunkcję rotacji (deficyt rotacji podudzia w jednym kierunku z przewaga rotacji w kierunku przeciwnym), dysfunkcję odwiedzenia i przywiedzenia oraz dystrakcji. Dysfunkcje przypisywane są również nieprawidłowo ślizgającym się łąkotkom wobec powierzchni stawowej k. piszczelowej, kiedy podążają one za ruchem kłykci udowych. To czy jest to czysta dysfunkcja czy już może początek zmian strukturalnych łąkotki lub powierzchni stawowych jest oczywiście dyskusyjne, praktyka jednak potwierdza pozytywny wpływ odtworzenia ślizgu i dystrakcji powierzchni stawowych na globalną ruchomość stawu i stopień dolegliwości pacjenta.
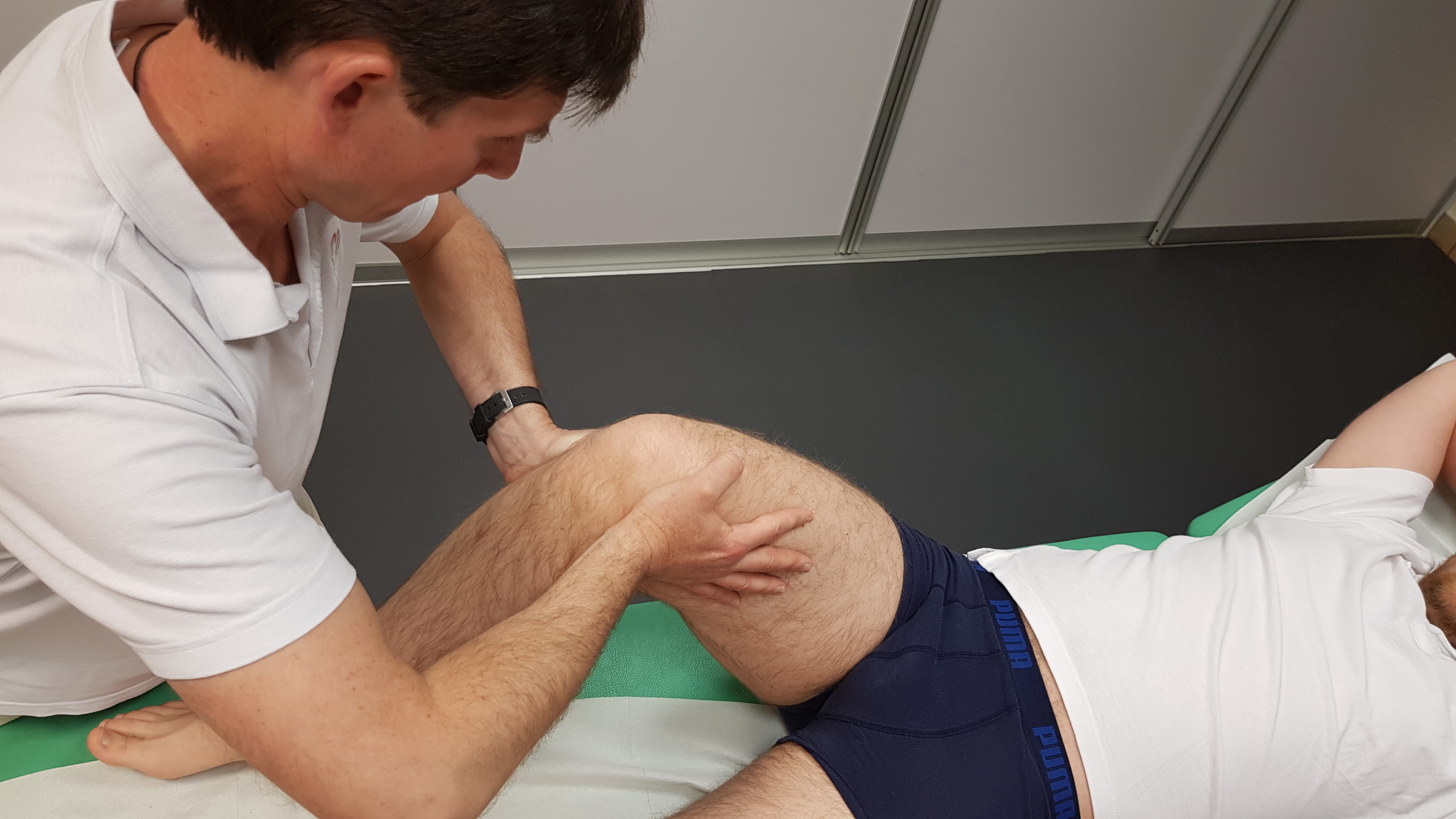
Rys.21 Translacje doboczne w dysfunkcji stawukolanowego
Prawdopodobnym mechanizmem jest również redukcja nocycepcji na skutek mechanizmu inhibicji kompetycyjnej bólu dzięki stymulacji mechanoreceptorów i proprioceptywnej aferencji w kierunku rdzenia kręgowego zgodnie z teorią bramki Melzacka i Walla. [12,13]
Podobnie rzecz ma się z dysfunkcją rzepki w przebiegu jej bocznego przyparcia. W czynnościowym zespole bocznego przyparcia rzepki istnieją niezaprzeczalnie czynniki poddające się korekcji funkcjonalnej (aktywacja części skośnej m. obszernego przyśrodkowego - VMO, mobilizacja troczków i pasma biodrowo- piszczelowego, zmiana funkcjonalnego kąta Q, itp.) co pozwala bez interwencji chirurgicznej torować rzepkę i odzyskać jej prawidłowy ślizg. Do dysfunkcji okolicy kolana należy zaliczyć również zablokowania stawu piszczelowo- strzałkowego. Z osteopatycznego punktu widzenia głowa k. strzałkowej pozostaje wówczas w pozycji przedniej, tylnej, górnej lub dolnej prowadząc do deformacji błony międzykostnej, podrażnień n. strzałkowego wspólnego a nawet jego uszkodzeń.
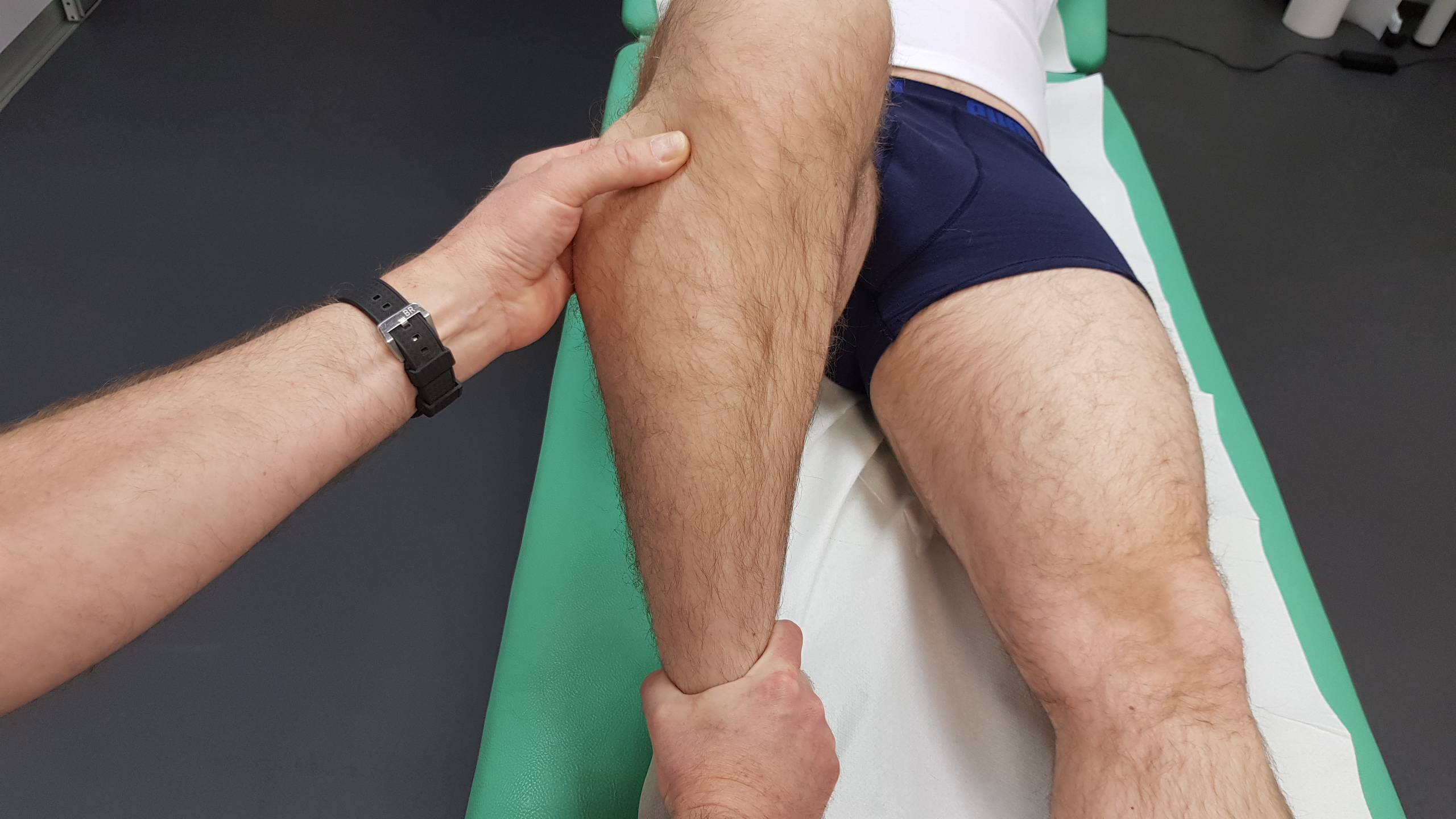
Rys.22 Test mobilności głowy k. strzałkowej w stawie piszczelowo- strzałkowym
W obszarze kolana ból może być rzutowany z punktów spustowych położonych w okolicy lędźwiowej, obręczy biodrowej i oczywiście okolicy samego kolana. Do typowych wzorców bólowych należy ból bocznej powierzchni kolana z m. pośladkowego mniejszego i średniego, ból nadrzepkowy z m. biodrowo- lędźwiowego i prostego uda, ból przyśrodkowego przedziału z mm. przywodzicieli i grzebieniowego oraz dołu podkolanowego z m. podkolanowego, brzuchatego łydki i płaszczkowatego. Punkty spustowe niejednokrotnie imitują ból z łąkotki czy powierzchni stawowej powodując pomyłki diagnostyczne. Są też przyczyną zaburzenia proprioceptywnego odruchu mięśniowych zaburzając dynamiczną stabilność stawu bez istniejących obiektywnie uszkodzeń aparatu więzadłowego. Należy pamiętać również o tym, że kontrola ruchowa stawu kolanowego bywa zaburzona przez dysfunkcję odc. LS kręgosłupa czy stawu krzyżowo- biodrowego (zespół pseudołąkotkowy opisany przez Maigne’a), a także w łańcuchu wstępującym jako wyraz nieprawidłowej rotacji podudzia i ustawienia stopy.
Patologie strukturalne
Wady wrodzone i rozwojowe
Ch. Blounta – zaburzenie kostnienia śródchrzęstnego kłykcia przyśrodkowego podudzia skutkujące narastającą szpotawością stawu, ale w odróżnieniu od krzywicy szpotawość dotyczy tylko podudzia. Typowy wiek dziecka to 5-8 r.ż. a postepowanie zależy od progresywności wady. W wadach stabilnych ze spontaniczną korekcją jest to ortezowanie i obserwacja, natomiast w progresywnych utrudniających chodzenie wykonuje się osteotomie korekcyjne
Krzywica – schorzenie związane z zaburzeniem wchłaniania lub brakiem podaży wystarczającej ilości witaminy D, w obrębie kolana powoduje nasiloną szpotawość, ale wynikającą z wygięcia kości udowej i piszczelowej, a także powiększania masywów kłykci wobec rozmiękania trzonów. Wada leczona jest farmakologicznie i posiada inne charakterystyczne dla siebie cechy w innych częściach szkieletu: różaniec krzywiczy, płaska potylica, zgrubienia nadgarstkowe.
Ch. Osgood- Schlattera – zaburzenie kostnienia jądra kostnienia guzowatości k. piszczelowej z fragmentacją, kiedyś traktowana jako jałowa martwica, obecnie raczej jako zmiana przeciążeniowa (traction apophysitis). Dotyczy znacznie częściej chłopców w przedziale wieku 12-14 lat niż dziewcząt w przedziale wieku 10-13. Objawem charakterystycznym jest obrzęk, tkliwość palpacyjna i opukowa guzowatości k. piszczelowej oraz typowy obraz RTG z kondensacją i fragmentacją wtórnego jądra kostnienia a w badaniu USG obrzęk dystalnej części więzadła rzepki i kaletki więzadła. Przebiega zazwyczaj łagodnie i oprócz korekty aktywności fizycznej przez okres gojenia (około roku) nie wymaga leczenia, w bardzo rzadkich przypadkach dokonuje się nawiercania guzowatości lub jej oczyszczania z drobnych wolnych fragmentów (debridment). W niektórych przypadkach może dojść do oderwania osłabionego fragmentu jądra kostnienia pociąganego przez więzadło rzepki i wymaga to leczenia operacyjnego.
Ch. Koeniga (Osteochondritis Dissecans, OCD) – nieznanego pochodzenia schorzenie prowadzące do niedokrwiennych zmian w warstwie podchrzęstnej kłykci udowych, spotykane najczęściej i młodzieży uprawiającej sporty skokowo- biegowe. Najczęściej zmiana lokalizuje się po bocznej stronie kłykcia przyśrodkowego i powoduje stopniowe oddzielenie fragmentu chrzestno- kostnego z wytworzeniem ciała wolnego w stawie. Schorzenie należy różnicować z uszkodzeniem łąkotki, niestabilnością więzadłową, uszkodzeniami chrząstki pochodzenia mechanicznego, bo tak jak one powoduje wysięki, dolegliwości bólowe oraz okresowe blokowanie stawu jednak w odróżnieniu od nich możliwe są okresy bezobjawowe zanim oddzieli się fragment martwiczy, a nawet po jego oddzieleniu, gdy ciało wolne zostanie zespolone z błoną maziową. W fazie przed oddzieleniem schorzenie wymaga leczenia zachowawczego (ortezy, odciążenie, unikanie przeciążeń stawu), po oddzieleniu fragmentu chrzęstno- kostnego – już leczenia operacyjnego – stabilizacji fragmentu śrubą dwugwintową lub implantem o ile jest to technicznie możliwe. W sytuacji, gdy taki zabieg nie jest możliwy, zaleca się po odświeżeniu ogniska wykonanie przeszczepu autologicznego (mozaikowego) lub przeszczepu złożonego z gąbki kolagenowej lub skafoldu (rusztowania) nasączonego hodowlą chondrocytów.
Dysplazja stawu rzepkowo- udowego – wada najczęściej sprzężona z wysokim ustawieniem rzepki, wydłużeniem więzadła rzepki, spłyceniem bruzdy międzykłykciowej i deficytem przyśrodkowej powierzchni stawowej rzepki przy nasilonym kącie Q. Dodatkowo spotykana jest wiotkość więzadłowo- torebkowa, rotacja zewnętrzna podudzia z pronacyjnym ustawieniem stopy. Powoduje stałą tendencję do nawracających lub nawet nawykowych zwichnięć rzepki, a w konsekwencji stycznych urazów chrząstki stawowej i p...




